Czym właściwie jest fala uderzeniowa i jak wpływa na regenerację tkanek?
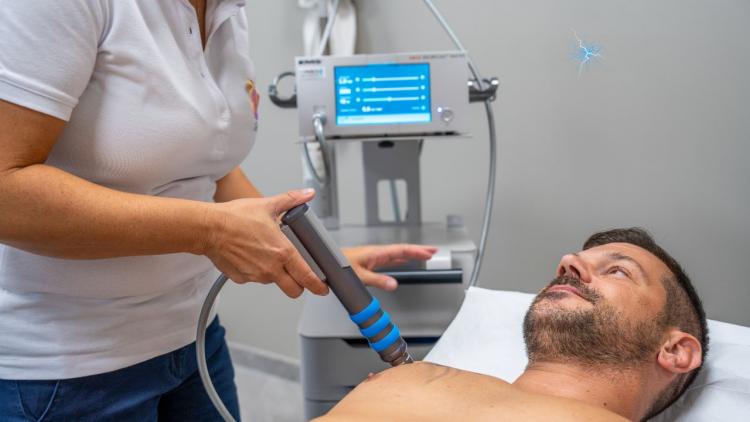
Fala uderzeniowa to skoncentrowana fala akustyczna stosowana w medycynie do stymulacji gojenia; terapia falą uderzeniową przyspiesza regenerację tkanek, zwiększa angiogenezę i zmniejsza ból, co czyni ją skuteczną i nieinwazyjną opcją dla przewlekłych urazów. Należy jednak pamiętać o ryzyku przejściowego bólu, krwiaków i przeciwwskazań, dlatego zabieg wymaga kwalifikacji i monitorowania przez specjalistę.
Jak to działa i dlaczego warto? W praktyce fala uderzeniowa powoduje mechaniczne mikrouszkodzenia, które aktywują kaskadę naprawczą: wzrost komórek macierzystych, angiogenezę i remodelację kolagenu – to realne poprawy w 6-12 tygodni u wielu pacjentów. Monitoruj efekty poprzez skalę bólu i USG; terapia falą uderzeniową często skraca czas powrotu do aktywności i obniża potrzebę inwazyjnych zabiegów.
Praktyczne wskazówki: 1) Kwalifikacja i wywiad są kluczowe – wyklucz ciążę, zaburzenia krzepnięcia i aktywną infekcję; 2) Ustal plan 3-5 sesji co 1-2 tygodnie; 3) Łącz terapię z rehabilitacją i ćwiczeniami; 4) Informuj pacjenta o możliwych efektach ubocznych: ból, krwiaki, przejściowe pogorszenie.
Definicja i właściwości fali uderzeniowej
Fala uderzeniowa to krótki, wysokoenergetyczny impuls akustyczny charakteryzujący się bardzo szybkim wzrostem ciśnienia (rząd wielkości: od kilku do kilkudziesięciu MPa) i czasem trwania rzędu mikro- do milisekund, generujący lokalne naprężenia mechaniczne i kawitację w tkance. W praktyce medycznej za kluczowy parametr uznaje się gęstość strumienia energii (EFD), zwykle w zakresie 0,03-0,6 mJ/mm², która decyduje o głębokości i sile efektu biologicznego; różne protokoły stosują od pojedynczych setek do kilku tysięcy impulsów na sesję. Terapia falą uderzeniową wykorzystuje te właściwości do modulacji procesów gojenia – od mechanicznego rozbijania zwapnień po indukcję neowaskularyzacji poprzez mechanotransdukcję.
Mechanika fali uderzeniowej
Pod względem mechanizmu działania impulsy generują lokalne gradienty ciśnienia i ścinania, które inicjują kaskadę biochemiczną: wzrost ekspresji czynników wzrostu (np. VEGF), aktywację syntazy tlenku azotu (eNOS), uwolnienie czynników prozapalnych w krótkim oknie czasowym i przyciąganie komórek progenitorowych – wszystko to prowadzi do przyspieszonej regeneracji i remodelingu tkanek. Dodatkowo kawitacja i mikronaprężenia mogą mechanicznie rozbić zwapnienia w ścięgnach (np. bark) i pobudzić resorpcję tkanki patologicznej.
W praktyce parametry zabiegu mają kluczowe znaczenie: typowy protokół dla przewlekłych tendinopatii to 1-3 sesje co tydzień, 1 500-3 000 impulsów, częstotliwość 1-15 Hz i EFD dobrana indywidualnie; przykładowo w leczeniu ostrogi piętowej często stosuje się 0,16-0,25 mJ/mm² przez 3-5 sesji, co w badaniach RCT przekładało się na 60-80% poprawę bólu po 3 miesiącach. Należy pamiętać, że zbyt wysoka energia bez odpowiedniego wskazania zwiększa ryzyko uszkodzeń i bólu po zabiegu.
Rodzaje fal uderzeniowych
Rozróżniamy przede wszystkim fale skoncentrowane (focused) i radialne (unfocused). Fale skoncentrowane osiągają większą głębokość penetracji (do kilkudziesięciu mm) i wyższe wartości EFD, są preferowane przy głębokich zmianach (np. zwapnienia barku, przewlekłe entezopatie), natomiast fale radialne mają niższą energię, rozproszony profil i lepsze pokrycie powierzchniowe – sprawdzają się przy zmianach powierzchownych, takich jak bóle mięśniowo-powięziowe. Urządzenia różnią się też technologią generowania impulsów: elektromagnetyczne, elektrohydrauliczne i piezoelektryczne, co wpływa na kształt fali, precyzję ogniska i poziom hałasu.
W praktyce klinicznej typ urządzenia i ustawienia dobiera się pod kątem głębokości zmiany, oczekiwanego efektu i tolerancji pacjenta – np. do rozległych blizn i tkanek powierzchownych lepsze będą protokoły radialne niskiej energii, a do zwapnień barku lub przewlekłych zmian ścięgien lepsze efekty osiąga się falami skoncentrowanymi o EFD >0,2 mJ/mm².
Dodatkowa uwaga praktyczna: przy kalkulacji „zwrotu z inwestycji” w gabinecie szybko widoczny efekt u pacjentów z przewlekłą ostrogą piętową i zapaleniem ścięgna Achillesa (poprawa 60-80% w badaniach) sprawia, że odpowiednio dobrane protokoły i komunikacja efektów pacjentowi zwiększają satysfakcję i retencję. Jednocześnie istnieją przeciwwskazania – ciąża, miejscowe zakażenie, nowotwory, przyjmowanie niektórych leków przeciwzakrzepowych – które muszą być zawsze weryfikowane przed zabiegiem, aby uniknąć poważnych powikłań.
Zastosowanie fal uderzeniowych w medycynie
W praktyce klinicznej fala uderzeniowa znalazła zastosowanie w szerokim spektrum schorzeń: od ortopedii (przewlekłe zapalenia ścięgien, ostroga piętowa, łokieć tenisisty) przez urologię (rozbijanie kamieni nerkowych – litotrypsja) po leczenie trudno gojących ran i zaburzeń erekcji. W ortopedii terapia falą uderzeniową wykazuje skuteczność kliniczną rzędu 60-80% w redukcji bólu i poprawie funkcji przy przewlekłych tendinopatiach, często umożliwiając uniknięcie zabiegu operacyjnego.
Różnice techniczne między falami skupionymi a radialnymi oraz parametry energetyczne (EFD typowo 0,08-0,6 mJ/mm2 dla zastosowań mięśniowo‑szkieletowych) decydują o wskazaniach i efektach. W praktyce stosuje się protokoły 1-5 sesji, po 1-3 tygodniach przerwy i 1 500-3 000 impulsów na sesję; w przypadkach urazów ostrych i niestabilnych tkanek wymagana jest ostrożność, a u pacjentów z zaburzeniami krzepnięcia lub nowotworem w polu zabiegowym obowiązuje bezwzględne przeciwwskazanie.
Terapia falami uderzeniowymi w leczeniu urazów
W leczeniu urazów sportowych i przewlekłych uszkodzeń ścięgien terapia falami uderzeniowymi działa przez mechanotransdukcję: impulsy mechaniczne inicjują kaskadę komórkową prowadzącą do zwiększonej angiogenezy i remodelingu kolagenu. Przykładowo, w przewlekłej tendinopatii Achillesa protokoły z 3-5 sesjami co 7-14 dni i 2 000-2 500 impulsów zwykle dają znaczną poprawę bólu w ciągu 6-12 tygodni; badania RCT wskazują na istotne zmniejszenie VAS o średnio 40-70% w porównaniu z grupą kontrolną.
W złamaniach z opóźnionym zrostem i tzw. non‑union stosuje się wyższe dawki energii i częstsze sesje, co u niektórych pacjentów prowadziło do przyspieszenia zrostu kostnego bez interwencji chirurgicznej – dane kliniczne pokazują sukces w około 60% przypadków non‑union. Należy jednak pamiętać o ryzyku: nadmierne dawkowanie może powodować ból, krwiaki lub uszkodzenie tkanek miękkich, stąd wskazana jest ścisła kontrola parametrów i monitorowanie pacjenta.
Wpływ na regenerację tkanek
Na poziomie molekularnym fala uderzeniowa stymuluje ekspresję czynników wzrostu (VEGF, eNOS, TGF‑β, IGF‑1) oraz chemokin rekrutujących komórki progenitorowe; w rezultacie obserwuje się wzrost naczyń włosowatych i napływ komórek naprawczych, co w modelach zwierzęcych przekładało się na 20-60% wzrost gęstości kapilarnej w obszarze zabiegowym. Dodatkowo dochodzi do modulacji odpowiedzi zapalnej – przesunięcia makrofagów w kierunku fenotypu pro‑regeneracyjnego (M2) – co sprzyja przejściu z fazy zapalenia do przebudowy tkanki.
Efekt biologiczny jest silnie zależny od dawki: niskie i średnie natężenia fal promują procesy regeneracyjne, natomiast wysokie energie mogą wywołać mikronieprawidłowości i nasilić uszkodzenie tkanek. W praktyce oznacza to, że precyzyjny dobór EFD i liczby impulsów (np. 0,08-0,28 mJ/mm2 i 1 500-3 000 impulsów dla tendinopatii) jest kluczowy, a protokoły muszą być dopasowane do typu urazu i etapu gojenia.
Warto także uwzględnić synergiczne podejścia: połączenie terapii falą uderzeniową z PRP lub programem rehabilitacyjnym wykazało w próbach klinicznych szybszy powrót do aktywności i lepszą jakość tkanki regenerowanej niż monoterapia. Z praktycznego punktu widzenia rekomendowane są protokoły 2-4 sesji przy trudno gojących zmianach oraz monitoring efektu po 6-12 tygodniach, aby zoptymalizować dalsze leczenie i ograniczyć ryzyko powikłań.
Biomechanizm działania fal uderzeniowych
Fala uderzeniowa działa na tkanki poprzez kombinację efektów mechanicznych i biologicznych: impulsy akustyczne o krótkim czasie trwania i wysokim ciśnieniu szczytowym (rzędu kilkunastu-kilkudziesięciu MPa) wywołują mechanotransdukcję, kawitację oraz mikrouszkodzenia, które inicjują lokalną odpowiedź naprawczą. W praktyce terapia falą uderzeniową stosuje się w seriach (zwykle 3-5 sesji co 1-2 tygodnie, pojedyncza sesja 5-10 minut), a intensywność (focused vs radial, energia/impuls) determinuje rodzaj i zakres efektów: wyższe EFD zwiększają stymulację komórkową, ale także ryzyko przejściowego bólu czy krwiaka. Kluczowe z punktu widzenia terapeutycznego jest to, że kontrolowane mikrouszkodzenia powodują długofalową przebudowę tkanek zamiast jedynie tłumienia objawów.
Na poziomie komórkowym fale uderzeniowe pobudzają ekspresję czynników wzrostu (m.in. VEGF, eNOS, TGF-β, BMP), zwiększają migrację komórek progenitorowych i makrofagów oraz modulują ból poprzez redukcję peptydów bólowych (np. substance P). W rezultacie obserwuje się przyspieszoną angiogenezę, reorganizację kolagenu i zmniejszenie przewlekłego stanu zapalnego – w badaniach klinicznych poprawa bólu i funkcji w tendinopatiach i ostrodze piętowej pojawia się u około 60-80% pacjentów po pełnym cyklu terapii. Efekt terapeutyczny zależy więc zarówno od parametrów fali, jak i od fazy choroby oraz jakości tkanek.
Stymulacja procesów gojenia
Mechanotransdukcja wywołana falą uderzeniową aktywuje kaskady sygnałowe prowadzące do wydzielania czynników naprawczych: wzrost VEGF i IGF sprzyja neowaskularyzacji, TGF-β i BMP przyspieszają przebudowę ECM, a lokalne uwolnienie cytokin rekrutuje macrophagi i komórki progenitorowe odpowiedzialne za regenerację. Klinicznie oznacza to, że po 1-3 sesjach widoczne są wczesne objawy gojenia (zwiększona perfuzja, zmniejszenie tkanki martwiczej), a pełna remodelacja tkanek rozwija się w ciągu 6-12 tygodni.
W przypadkach przewlekłych zmian, np. zwapnień w ścięgnach, terapia falą uderzeniową potrafi mechanicznie i biochemicznie przyczynić się do redukcji złogów wapniowych – w obrazowaniu kontrolnym obserwuje się częściowe lub całkowite rozpuszczenie zwapnień po serii zabiegów. To stymulacyjne działanie sprawia, że terapia falą uderzeniową bywa skuteczną alternatywą do zabiegów inwazyjnych, zwłaszcza gdy standardowe leczenie zachowawcze zawiodło.
Zwiększenie przepływu krwi
Fale uderzeniowe nasilają mikrokrążenie przez kilka mechanizmów: mechaniczne odkształcenie śródbłonka uruchamia produkcję tlenku azotu (NO) i VEGF, co prowadzi do rozszerzenia naczyń i angiogenezy. Badania obrazowe (Doppler, perfuzja) pokazują wzrost przepływu w obszarze leczonym już po 1-2 tygodniach, co poprawia utlenowanie tkanek i ułatwia usuwanie produktów przemiany materii powiązanych z przewlekłym bólem.
W praktyce klinicznej zwiększony dopływ krwi przekłada się na szybsze ustępowanie objawów i lepszą odpowiedź na rehabilitację: pacjenci po 3-5 sesjach częściej raportują zmniejszenie sztywności i poprawę funkcji niż po samym leczeniu farmakologicznym. Poprawa perfuzji jest jednym z głównych czynników wyjaśniających długotrwałe efekty terapii falą uderzeniową.
Dodatkowo, mechaniczne bodźce powodują remodelowanie naczyń – nie tylko przejściowe rozszerzenie, ale też wzrost gęstości kapilarnej i stabilizację nowo powstałych naczyń w ciągu kilku tygodni. To zjawisko jest istotne zwłaszcza u osób z upośledzonym ukrwieniem (np. palacze, cukrzyca); jednak należy zachować ostrożność u pacjentów przyjmujących leki przeciwzakrzepowe lub o zaburzonej krzepliwości, ponieważ zwiększona perfuzja i mikrourazy mogą zwiększać ryzyko krwawień lub krwiaków.
Badania naukowe dotyczące fal uderzeniowych
W literaturze klinicznej dominują meta-analizy i randomizowane badania kontrolowane (RCT), które wskazują, że fala uderzeniowa ma mierzalny wpływ na regenerację tkanek przy określonych wskazaniach. Wyniki pokazują znaczną heterogeniczność zależną od protokołu (energia, liczba impulsów, typ urządzenia: skupiona vs radialna), a także od czasu trwania schorzenia – efekty są zwykle lepsze w przypadkach przewlekłych (>3 mies.). Przeglądy systematyczne raportują umiarkowane do dużego rozmiaru efektu w bólach ścięgien i przewlekłych entezopatiach, choć zakres poprawy w próbach porównawczych bywa różny (często od kilkudziesięciu procent poprawy w skali bólu).
Badania mechanistyczne uzupełniają dane kliniczne: ekspozycja na impulsy fali uderzeniowej stymuluje angiogenezę, uwalnianie czynników wzrostu (np. VEGF, eNOS), remodelowanie macierzy międzykomórkowej i rekrutację mezenchymalnych komórek progenitorowych – procesy te korelują z przyspieszonym gojeniem w modelach zwierzęcych i poprawą parametrów obrazowych u pacjentów. Równocześnie trzeba pamiętać o ograniczeniach dowodów: brak standaryzacji parametrów oraz różnice w definicjach „sukcesu” utrudniają bezpośrednie porównania między badaniami.
Efektywność w różnych schorzeniach
W przewlekłej ostrodze piętowej (plantar fasciitis) oraz w kalcynującej tendinopatii barku najwięcej dowodów przemawia za skutecznością terapii – meta-analizy wskazują na poprawę bólu i funkcji u 50-80% pacjentów w obserwacji od 3 do 12 miesięcy. W przypadku łokcia tenisisty (epikondylitis) i niektórych tendinopatii ścięgnistych raportowane są umiarkowane korzyści, choć efektywność bywa mniejsza niż w schorzeniach kalcynujących; dość często obserwuje się znaczącą redukcję bólu przy jednoczesnej poprawie siły chwytu.
Natomiast w tendinopatii ścięgna Achillesa i przy ostrych urazach dowody są mniej przekonujące – badania dają mieszane wyniki, a korzyści zależą od protokołu i długości rehabilitacji. Ważne jest, że terapia falą uderzeniową działa najlepiej jako część kompleksowego planu (ćwiczenia ekscentryczne, fizjoterapia), a nie jako samodzielne, jednorazowe rozwiązanie.
Przegląd najnowszych badań
Ostatnie publikacje (RCT i metaanalizy z ostatnich lat) potwierdzają, że wysokonapięciowa i ukierunkowana forma ESWT może dawać przewagę nad sham w leczeniu kalcynującej tendinopatii barku i przewlekłej ostrodze piętowej; kilka badań obejmujących ponad 100-200 pacjentów wykazało istotne różnice w skali bólu i wskaźnikach funkcji po 3-6 miesiącach. Coraz więcej prac skupia się też na optymalizacji parametrów: liczba impulsów zazwyczaj waha się między 1500-3000 na sesję, a schematy 3-5 sesji co 1-2 tygodnie są najczęściej stosowane i badane.
W badaniach mechanistycznych opublikowanych niedawno dokumentuje się również molekularne wskazania efektu regeneracyjnego – zwiększenie ekspresji genów angiogennych i czynników neurotroficznych, co tłumaczy obserwowaną poprawę funkcji. Jednak meta-analizy zwracają uwagę na istotny problem: brak jednoznacznej standaryzacji protokołów oraz zmienne stosowanie znieczulenia miejscowego (które może osłabiać efekt) wpływają na przystawalność wyników i rekomendacje kliniczne.
Dodatkowo, praktyczne wnioski z najnowszych badań sugerują konkretne rekomendacje: preferować urządzenia i protokoły dostosowane do typu schorzenia (skupiona fala przy kalcynacjach), stosować serię 3-5 zabiegów, unikać głębokiego znieczulenia miejscowego przed zabiegiem i łączyć terapię z programem ćwiczeń. Potencjalne ryzyko – takie jak przejściowy ból, krwiak czy miejscowy obrzęk – jest zazwyczaj krótkotrwałe, ale istnieją też kontraindikacje (ciąża, aktywna infekcja, zaburzenia krzepnięcia, nowotwór w obszarze zabiegowym), które muszą być rygorystycznie ocenione przed podjęciem terapii.
Przeciwwskazania i bezpieczeństwo terapii
Kiedy unikać terapii falami uderzeniowymi
Bezwzględnym przeciwwskazaniem jest ciąża – terapia falą uderzeniową nie powinna być wykonywana u kobiet ciężarnych, ze względu na nieprzewidywalne działanie na płód. Również aktywny nowotwór w obszarze objętym zabiegiem, aktywne ognisko zapalne lub zakażenie oraz otwarte rany wykluczają procedurę. U dzieci i młodzieży z niezakończonym wzrostem kostnym standardowo odradza się zabieg (zwykle <18 lat), ponieważ fale mogą wpływać na chrząstki nasadowe.
Istnieją przeciwwskazania względne: przyjmowanie doustnych antykoagulantów lub zaburzenia krzepnięcia zwiększają ryzyko krwawień i siniaków – konieczna jest konsultacja z lekarzem i dostosowanie protokołu. U pacjentów z rozrusznikiem serca lub innymi implantami elektronicznymi należy uzyskać zgodę producenta urządzenia lub kardiologa; wiele ośrodków unika bezpośredniego stosowania fali uderzeniowej w okolicy klatki piersiowej lub w pobliżu generatora impulsów.
Potencjalne skutki uboczne
Najczęstsze objawy po zabiegu to przejściowy ból zwiększony przez 24-72 godziny, miejscowe zaczerwienienie, obrzęk i niewielkie siniaki. W badaniach klinicznych notowano drobne działania niepożądane u kilkunastu procent pacjentów (ok. 10-20%), zwykle łagodne i samoograniczające się. Rzadziej opisywano poważniejsze komplikacje, takie jak uszkodzenie nerwu prowadzące do parestezji czy, w nielicznych przypadkach, pogorszenie struktury ścięgna – ryzyko pęknięcia ścięgna wymaga ostrożności przy stosowaniu wysokich dawek u struktur już uszkodzonych.
Aby zminimalizować ryzyko należy precyzyjnie dobierać parametry zabiegu (liczba impulsów, częstotliwość, energia) i unikać aplikacji bezpośrednio na zmienioną skórę. Typowe sesje trwają kilka minut i obejmują od kilkuset do kilku tysięcy impulsów (np. 500-3 000 w zależności od protokołu); nadmierne zwiększanie energii lub liczby sesji bez oceny efektu zwiększa prawdopodobieństwo działań niepożądanych. Pacjent powinien być instruowany, by zgłosić przedłużający się ból, nasilającą się opuchliznę lub objawy neurologiczne – w takich przypadkach terapię należy przerwać i skonsultować diagnostykę obrazową.
W praktycznym ujęciu (szybkie wskazówki w stylu Quick Sprout): zmierz i zapisz przed zabiegiem skalę bólu i zakres ruchu, zastosuj protokół startowy o niższej energii i 500-1 500 impulsach, monitoruj odpowiedź po 1-2 sesjach; jeśli nie ma poprawy po 4-6 tygodniach, zmień strategię zamiast bezrefleksyjnie zwiększać dawkę. Taka systematyczna optymalizacja protokołu zwiększa bezpieczeństwo i skuteczność terapii falami uderzeniowymi oraz pozwala obiektywnie ocenić zwrot z inwestycji czasu i środków w leczenie.
Przyszłość terapii falami uderzeniowymi
Nowe technologie i podejścia terapeutyczne
Rośnie zastosowanie zaawansowanych generatorów: obok klasycznych urządzeń pneumatycznych coraz częściej stosuje się technologie piezoelektryczne i elektromagnetyczne, które umożliwiają precyzyjne sterowanie energią i kształtem fali. W praktyce protokoły kliniczne przesuwają się w stronę personalizacji – typowy zakres energii to 0,05-0,35 mJ/mm² (EFD), a liczba impulsów zwykle wynosi 1500-3000 na sesję przy 1-5 sesjach co 1-2 tygodnie; optymalizacja tych parametrów dla konkretnych schorzeń poprawia skuteczność i minimalizuje skutki uboczne.
Poza hardware-em rozwijane są rozwiązania software’owe: obrazowanie ultrasonograficzne w czasie rzeczywistym, systemy nawigacji z AI do planowania pola zabiegowego oraz aplikacje do monitorowania efektów – kliniki raportują, że wdrożenie USG i precyzyjnego ustawienia fali podnosi skuteczność wobec przewlekłych tendinopatii. Należy jednak pamiętać o ryzyku – wysokoenergetyczne protokoły mogą powodować ból, krwiaki i wymagają ostrożności u pacjentów przyjmujących antykoagulanty.
Potencjał w medycynie regeneracyjnej
Połączenie fali uderzeniowej z terapiami biologicznymi otwiera nowe możliwości: badania przedkliniczne i pilotażowe RCT wskazują, że terapia falą uderzeniową stymuluje angiogenezę (wzrost VEGF), mobilizuje komórki macierzyste i zwiększa przepływ krwi w obszarze uszkodzenia, co w praktyce przekłada się na szybsze gojenie ścięgien i przyspieszoną reorganizację macierzy kolagenowej. W kilku badaniach klinicznych odnotowano 60-80% poprawę objawów w przewlekłych przypadkach zmian degeneracyjnych, zwłaszcza gdy ESWT była stosowana jako uzupełnienie PRP lub komórek MSC.
Dalsze dowody wskazują na zastosowania w trudno gojących się owrzodzeniach skóry i w rewaskularyzacji tkanek okołokostnych: integracja fal uderzeniowych z terapiami komórkowymi może zwiększyć retencję i homing komórek, co w modelach zwierzęcych przyspieszyło odbudowę tkanki nawet o 20-30%. Jednocześnie konieczne jest ustalenie standaryzowanych protokołów – brak jednolitych dawkowowań i harmonogramów to największe ograniczenie do powszechnego wdrożenia.
Czym właściwie jest fala uderzeniowa i jak wpływa na regenerację tkanek? Podsumowanie
Fala uderzeniowa to krótki, wysokoenergetyczny impuls akustyczny, który przenosi energię przez tkanki, wywołując lokalne mechaniczne odkształcenie i stymulację komórek. Mechanizm działania opiera się na mechanotransdukcji: mikrouszkodzenia i naprężenia inicjują kaskadę biochemiczną – uwalnianie czynników wzrostu, zwiększoną angiogenezę, rekrutację komórek macierzystych oraz przebudowę kolagenu – co sprzyja regeneracji tkanek i przyspiesza proces gojenia. Fala uderzeniowa oddziałuje także na przewodnictwo bólowe i miejscowe stany zapalne, zmniejszając dolegliwości bólowe poprzez modulację receptorów bólowych i zmiany w gospodarce neuropeptydów.
Terapia falą uderzeniową ma zastosowanie w leczeniu przewlekłych tendinopatii, bólu pięty, zespołów bólowych mięśniowo-powięziowych i wybranych zaburzeń kostnych; jest zabiegiem z reguły nieinwazyjnym, wymagającym serii sesji dostosowanych do nasilenia schorzenia. Skuteczność rośnie, gdy terapia falą uderzeniową jest skojarzona z programem rehabilitacyjnym i modyfikacją obciążenia – oczekiwane efekty to stopniowa poprawa funkcji i zmniejszenie bólu, lecz wymagana jest ocena przeciwskazań oraz indywidualne monitorowanie wyników klinicznych.
FAQ
Pytanie: Czym właściwie jest fala uderzeniowa?
Odpowiedź: Fala uderzeniowa to krótki impuls akustyczny o dużej energii, który przenosi mechaniczne oddziaływanie na tkanki bez konieczności nacięcia skóry. W medycynie wyróżnia się fale skoncentrowane i radialne; obie formy stosowane są w celach terapeutycznych. W praktyce „fala uderzeniowa” pobudza procesy naprawcze poprzez mechanotransdukcję – przekształcanie sygnału mechanicznego w biochemiczny – co uruchamia kaskady komórkowe wpływające na regenerację, zmniejszenie bólu i poprawę ukrwienia. Zastosowanie i protokół zależą od wskazań, głębokości leżącej tkanki i rodzaju urządzenia, a sama „terapia falą uderzeniową” jest zazwyczaj nieinwazyjna i szybka.
Pytanie: Jak terapia falą uderzeniową wpływa na regenerację tkanek?
Odpowiedź: Terapia falą uderzeniową wpływa wielowymiarowo na procesy regeneracyjne. Po pierwsze zwiększa przepływ krwi i angiogenezę w obszarze objętym zabiegiem, dostarczając tlen i składniki odżywcze niezbędne do naprawy. Po drugie stymuluje uwalnianie czynników wzrostu (np. VEGF, eNOS) oraz mobilizuje komórki progenitorowe i fibroblasty, co przyspiesza syntezę kolagenu i odnowę macierzy pozakomórkowej. Po trzecie działa przeciwbólowo przez modulację przewodzenia bólu i zmniejszenie napięcia tkanek. W przypadku zmian zwapniałych fale mogą rozbić depozyty wapnia, ułatwiając ich resorpcję. Efekty są kumulatywne: pacjenci często odczuwają poprawę po kilku sesjach, a pełna regeneracja może wymagać serii zabiegów połączonych z rehabilitacją.
Pytanie: Czy terapia falą uderzeniową jest bezpieczna i dla kogo jest wskazana?
Odpowiedź: Terapia falą uderzeniową jest generalnie bezpieczna, gdy wykonywana jest przez przeszkolonego specjalistę przy przestrzeganiu przeciwwskazań. Wskazania obejmują przewlekłe entezopatie (np. łokieć tenisisty, ostroga piętowa), urazy ścięgien, niektóre rodzaje bólu mięśniowo-powięziowego oraz trudno gojące się urazy. Przeciwwskazania to ciąża, aktywne zakażenie w obszarze zabiegowym, nowotwory w okolicy leczenia, zaburzenia krzepnięcia krwi i obecność implantów elektronicznych w bezpośrednim sąsiedztwie. Możliwe objawy niepożądane to przemijający ból, siniaki, zaczerwienienie lub obrzęk; zwykle ustępują w ciągu kilku dni. Optymalny rezultat osiąga się, łącząc terapię z ćwiczeniami, fizjoterapią i edukacją pacjenta.
Może spodobać Ci się również:
Firany stanowią jedną z popularniejszych dekoracji okiennych. Odpowiednio dobrane mogą okazać się świetną ozdobą pomieszczenia, jednak trzeba wiedzieć, jakie wybrać, aby były stylowe i praktyczne. Jakie firanki do salonu będą…
Czytaj więcej